- Καραολή & Δημητρίου 149, Εύοσμος
Β. Ηρακλείου 38-Τσιμισκή 43 Πλατεία ODEON 8ος 'Οροφος - Καλέστε μας: 6984200722

Αναπτυξιακή δυσπλασία του ισχίου
Αναπτυξιακή δυσπλασία ή συγγενής πάθηση του ισχίου ονομάζεται η πάθηση που χαρακτηρίζεται από διαταραχή της αρμονικής σχέσης μηριαίας κεφαλής και κοτύλης. Παλαιότερα γινόταν και χρήση του όρου συγγενές εξάρθρημα του ισχίου (Σ.Ε.Ι.).
Στα νεογέννητα η πάθηση εμφανίζεται συνήθως ως αστάθεια του ισχίου και εάν δεν αντιμετωπιστεί από την αρχή, θα εξελιχθεί σε μία από τις εξής τρεις μορφές:
1. Δυσπλασία, στην οποία η κοτύλη είναι πολύ λοξή και αβαθής και ο πυρήνας οστέωσης της μηριαίας κεφαλής είναι μικρός αλλά εντός της κοτύλης.
2. Υπεξάρθρημα, στο οποίο ο πυρήνας οστέωσης της μηριαίας κεφαλής είναι στο άνω έξω χείλος της κοτύλης.
3. Εξάρθρημα, στο οποίο ο πυρήνας οστέωσης είναι εκτός της κοτύλης. Με τη συστηματική εξέταση όλων των νεογνών και τον έλεγχο με υπερηχογράφημα στις μέρες μας, γίνεται εύκολα η διάγνωση και μπορεί να αντιμετωπιστεί νωρίς. Εάν δε γίνει αυτό, τότε οι τρεις μορφές της πάθησης οδηγούν σε δευτεροπαθή οστεοαρθρίτιδα και παραμορφώσεις της άρθρωσης του ισχίου στην ενήλικη ζωή.
Οι κυριότερες ανατομικές βλάβες που χαρακτηρίζουν την πάθηση είναι οι εξής:
- Αβαθής κοτύλη.
- Απώλεια του σφαιρικού σχήματος της μηριαίας κεφαλής.
- Μέγεθος της μηριαίας κεφαλής μικρότερου του φυσιολογικού.
- Εμφάνιση του πυρήνα οστέωσης της μηριαίας κεφαλής αργότερα από το φυσιολογικό.
- Αναστροφή του επιχείλιου χόνδρου μέσα στην κοτύλη.
- Επιμήκυνση του αρθρικού θυλάκου.
- Πρόσθια απόκλιση της μηριαίας κεφαλής κατά 60-90 μοίρες, ενώ φυσιολογικά είναι 30 μοίρες.
- Αυξημένη αυχενομηριαία γωνία, που προκαλεί βλαισότητα.
Αιτιοπαθογένεια
• Γενετικοί παράγοντες: Στους περισσότερους ασθενείς υπάρχει θετικό οικογενειακό ιστορικό.
• Ορμονικοί παράγοντες: Τα οιστρογόνα και ιδιαίτερα οι ριλαξίνες, που αυξάνονται πριν από τον τοκετό για να χαλαρώσουν την ηβική σύμφυση της εγκύου και να διευκολύνουν την έξοδο του εμβρύου, διέρχονται τον πλακούντα και προκαλούν χαλάρωση του θυλάκου και των συνδέσμων της άρθρωσης του ισχίου του νεογνού, με αποτέλεσμα την αστάθεια του ισχίου.
• Περιβαλλοντικοί ενδομήτριοι: Η φυσιολογική θέση του εμβρύου μέσα στη μήτρα είναι η εγκάρσια κεφαλική, με την κεφαλή στο αριστερό μέρος της πυέλου. Τους τελευταίους δύο μήνες της κύησης αρχίζει η εμπέδωση του εμβρύου μέσα στην ελάσσονα πύελο με το κεφάλι προς την έξοδο της πυέλου. Αν δεν ακολουθηθεί η φυσιολογική αυτή διαδικασία του τοκετού και το έμβρυο προβάλλει με τους γλουτούς του (ισχιακή προβολή), τότε λόγω της ανώμαλης θέσης του ισχίου μπορεί να προκληθεί αστάθεια και εξάρθρημα. Η αμνιοκέντηση που προκαλεί ολιγάμνιο, μπορεί επίσης να οδηγήσει σε αστάθεια, διότι περιορίζει τις ελεύθερες κινήσεις του εμβρύου.Τα κορίτσια νοσούν 6 φορές συχνότερα από τα αγόρια. Η κλινική εικόνα ποικίλει ανάλογα με την ηλικία του παιδιού και ιδιαίτερα εάν αυτό αρχίσει να βαδίζει. Η έγκαιρη ανεύρεση των κλινικών σημείων και η έναρξη της θεραπείας σηματοδοτεί την εξέλιξη της πάθησης.
Κλινικά σημεία πριν από τη βάδιση:
1. Δυσχέρεια απαγωγής του δυσπλασικού ισχίου.
2. Ασυμμετρία των πτυχών του μηρού μεταξύ των δύο σκελών.
3. Ανισοσκελία.
4. Ο ήχος (κλικ) που γίνεται αισθητός κατά την απεξάρθρωση του ισχίου (σημείο Barlow) ή κατά την ανάταξη (Ortolani).
5. Εμβολοειδείς κινήσεις του πάσχοντος ισχίου που ελέγχει ο ιατρός με την πίεση ή την έλξη του μηρού προς και από το ισχίο.
Κλινικά σημεία μετά τη βάδιση:
1. Χωλότητα σε ετερόπλευρο εξάρθρημα λόγω ανισοσκελίας.
2. Νήσσειο βάδισμα (πάπιας) σε αμφοτερόπλευρο εξάρθρημα.
3. Αυξημένη λόρδωση της Ο.Μ.Σ.Σ. σε αμφοτερόπλευρη προβολή.
4. Σημείο Trendelenburg θετικό.
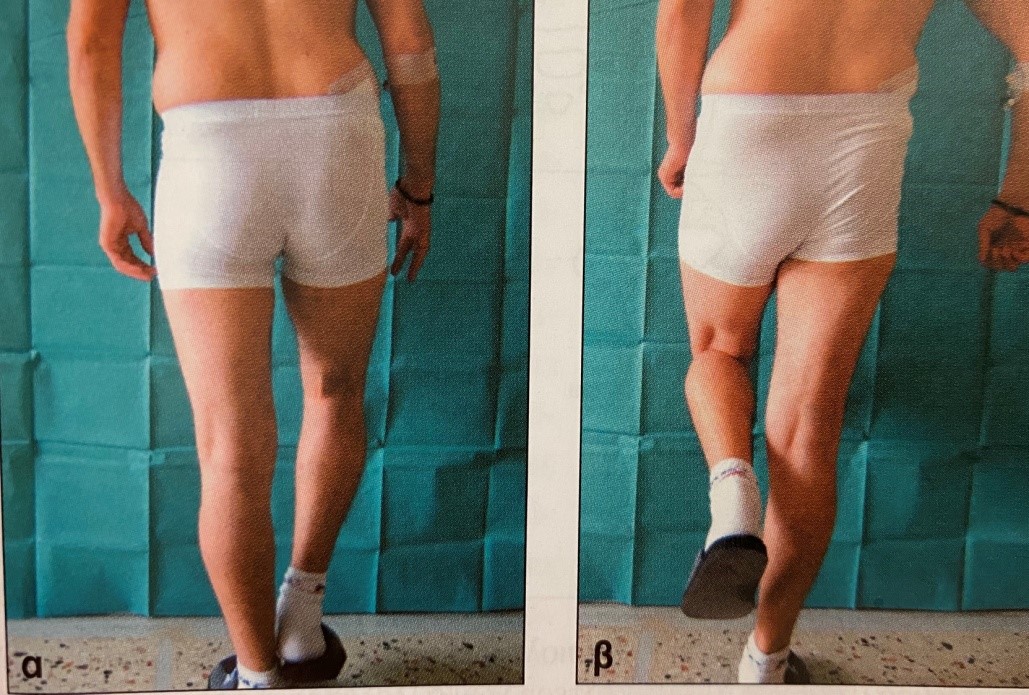
a) Όταν ο ασθενής στηρίζεται στο φυσιολογικό αριστερό σκέλος, οι απαγωγοί του ισχίου έλκουν την αριστερή πλευρά της λεκάνης προς τα κάτω, οπότε ανυψώνεται η δεξιά πλευρά της.
b) Όταν ο ασθενής στηρίζεται στο δεξιό σκέλος που πάσχει από δυσπλασία στο ισχίο, οι απαγωγοί μύες δεν έχουν τη δύναμη να έλξουν τη δεξιά πλευρά της λεκάνης προς τα κάτω, για αυτό και η αριστερή πλευρά αντί να ανυψωθεί, πέφτει προς τα κάτω.
Απεικονιστικός έλεγχος
Υπέρηχος. Η υπερηχογραφική εξέταση των ισχίων τους πρώτους δύο μήνες (νεογνική περίοδος) καθιερώθηκε ως διαγνωστική μέθοδος που δίνει ιδιαίτερα χρήσιμες πληροφορίες. Απεικονίζει το χόνδρινο τμήμα της μηριαίας κεφαλής και της κοτύλης και δίνει τη δυνατότητα να εκτιμηθεί το ποσοστό κάλυψης της μηριαίας κεφαλής από την κοτύλη.
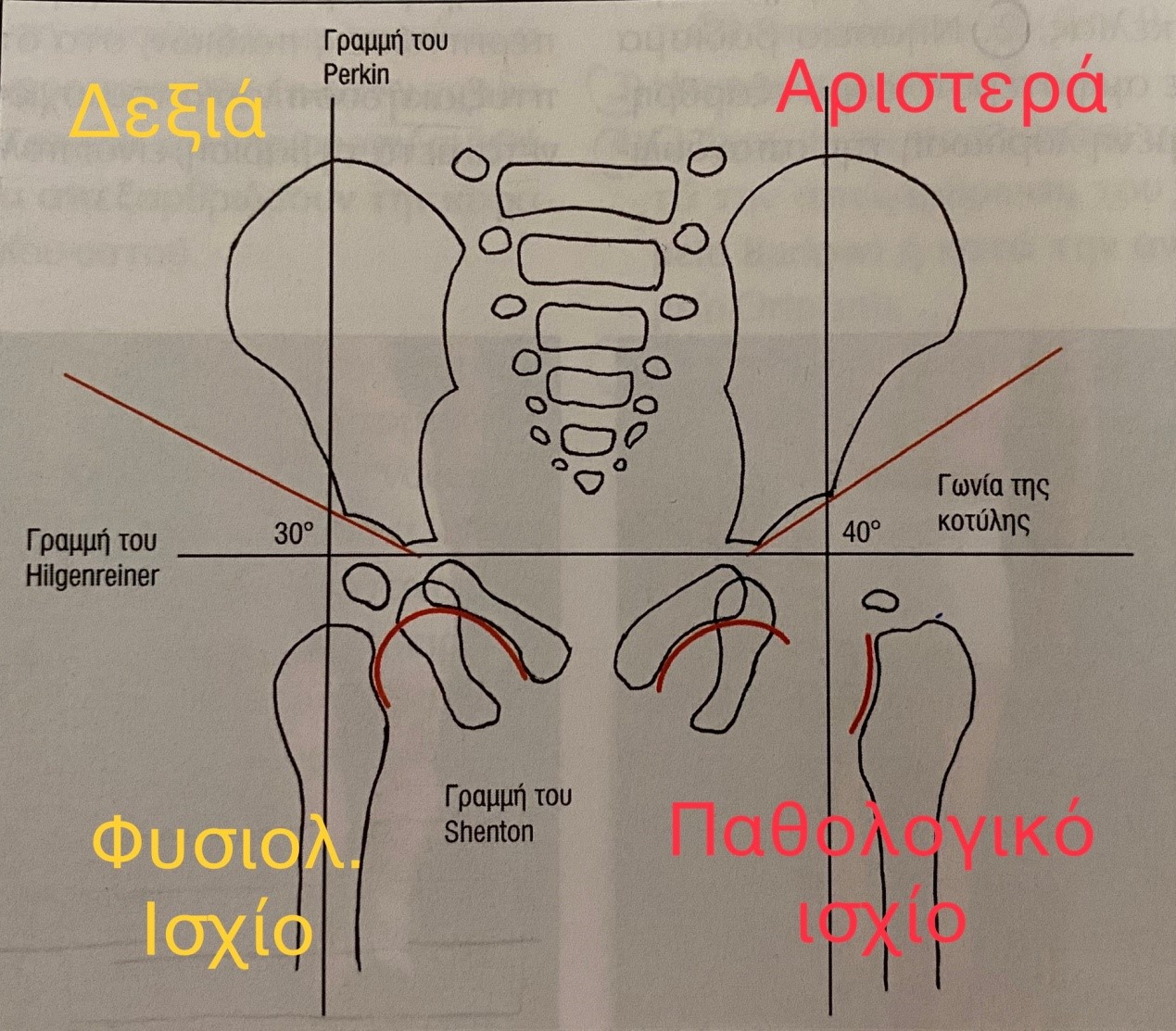
Η ακτινολογική εξέταση με απλές ακτινογραφίες των ισχίων σε προσθιοπίσθια θέση, μετά την εμφάνιση των πυρήνων οστέωσης των μηριαίων κεφαλών (4ος μήνας), είναι απαραίτητη για την εκτίμηση του βαθμού της δυσπλασίας καθώς και τη διαπίστωση της ύπαρξης υπεξαρθρήματος ή εξαρθρήματος.
Τα κύρια ακτινολογικά ευρήματα είναι:
1) Αυξημένη λοξότητα της κοτύλης άνω των 30 μοιρών.
2) Μικρότερο μέγεθος της πάσχουσας μηριαίας κεφαλής.
3) Θέση κεφαλής εκτός κοτύλης (υπεξάρθρημα-εξάρθρημα).
4) Διάσπαση του θυροαυχενικού τόξου (γραμμή Shenton).
Αντιμετώπιση
Όταν η διάγνωση της πάθησης γίνει έγκαιρα, τις πρώτες εβδομάδες ή μήνες μετά τη γέννηση, η θεραπεία είναι συντηρητική με τη χρήση ειδικών κηδεμόνων. Η θεραπεία μετά τη βάδιση του παιδιού είναι χειρουργική και περιλαμβάνει την ανοικτή ανάταξη, την οστεοτομία στροφής και ραιβότητας του άνω άκρου του μηριαίου και τις οστεοτομίες κοτύλης-λεκάνης.
Οστεοχονδρίτιδα της άνω μηριαίας επίφυσης (νόσος LEGG-CALVE-PERTHES)
Η νόσος Perthes είναι πάθηση αγγειακής αιτιολογίας του αναπτυσσόμενου σκελετού, είναι δηλαδή μία οστική ισχαιμική νέκρωση, η οποία παραμορφώνει τη μηριαία κεφαλή. Προσβάλλονται παιδιά ηλικίας 4-8 ετών και συχνότερα τα αγόρια σε αναλογία 2:1 σε σχέση με τα κορίτσια.
Αιτιοπαθογένεια.
Η αιμάτωση της άνω μηριαίας επίφυσης στα παιδιά γίνεται από τρεις ομάδες αγγείων:
Η πρώτη πηγή αιμάτωσης είναι τα τροφοφόρα μεταφυσιακά αγγεία που διατιτραίνουν τον συζευκτικό χόνδρο και καταλήγουν στην επίφυση.
Η δεύτερη πηγή αιμάτωσης είναι το αρτηριακό δίκτυο που σχηματίζει η έσω και η έξω περισπωμένη μηριαία αρτηρία (περισπώμενα αγγεία). Το πλέγμα των αγγείων που σχηματίζουν εισέρχεται στη μηριαία κεφαλή έρποντας στον αρθρικό θύλακο.
Η τρίτη πηγή αιμάτωσης είναι οι κλάδοι της αρτηρίας που ακολουθεί τον στρόγγυλο σύνδεσμο. Η συμβολή της στην αιμάτωση της μηριαίας κεφαλής είναι μικρή.
Κατά την χρονική περίοδο μέχρι την ηλικία των 8-10 ετών, η αιμάτωση της μηριαίας κεφαλής είναι ιδιαίτερα ευάλωτη. Εάν για οποιοδήποτε λόγο ελαττωθεί η παροχή αίματος από τις πηγές αιμάτωσης, τότε εκδηλώνεται η νόσος Legg-Calve-Perthes, δηλαδή ισχαιμική νέκρωση της άνω μηριαίας κεφαλής.
Ποιοι παράγοντες ενοχοποιούνται για την ελάττωση παροχής αίματος;
Καμία όμως από τις παραπάνω θεωρίες δεν έχει γίνει ευρέως αποδεκτή.
Τι νιώθει το παιδί που πάσχει από τη νόσο Perthes;
Τα κύρια συμπτώματα είναι πόνος:
Απεικόνιση της πάθησης.
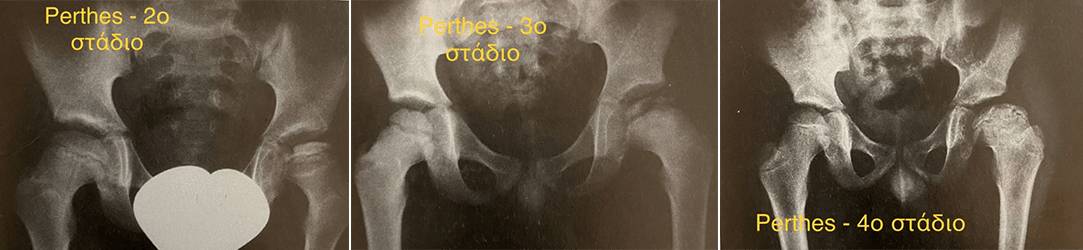
Η πάθηση ακολουθεί 4 ακτινολογικά στάδια κατά τη διάρκεια της διαδρομής της.
1ο στάδιο: Η ακτινολογική απεικόνιση δεν είναι σαφής. Εμφανίζεται μόνο αραιώση της οστικής υφής της μηριαίας επίφυσης.
2ο στάδιο: Η μηριαία επίφυση χάνει το ύψος της και το σφαιρικό σχήμα και αυξάνεται η οστική της πυκνότητα.
3ο στάδιο: Κατακερματισμός της επίφυσης.
4ο στάδιο: Αποκατάσταση της ενότητας της μηριαίας επίφυσης, η οποία όμως τις περισσότερες φορές έχει αποπλατυνθεί.
Ταξινόμηση.
Ως προς την έκταση της βλάβης, η πάθηση ταξινομείται ακτινολογικά σε 4 τύπους…
Τύπος I: Προσβολή του 25% της μηριαίας κεφαλής.
Τύπος II: Προσβολή του 25-5-%.
Τύπος III: Προσβολή του 50-75%.
Τύπος IV: Προσβολή όλης της κεφαλής.
Πρόγνωση.
Αυτή εξαρτάται από:
Αντιμετώπιση.
Η θεραπεία έχει σκοπό τη δημιουργία σφαιρικής επίφυσης του μηριαίου, καλά αναταγμένης μέσα στην κοτύλη. Ανάλογα με την ηλικία και τα κλινικά και ακτινολογικά ευρήματα της νόσου, η αντιμετώπιση μπορεί να είναι συντηρητική ή χειρουργική.
Η νόσος διαρκεί 2-4 χρόνια. Αν μετά την αποδρομή της η μηριαία επίφυση δεν επανακτήσει το σφαιρικό της σχήμα και το ύψος της και δεν καλυφθεί ολόκληρη από την κοτύλη, εγκαθίστανται αργότερα εκφυλιστικές αλλοιώσεις στην άρθρωση του ισχίου.
Επιφυσιολίσθηση της άνω μηριαίας επίφυσης
Είναι πάθηση του ισχίου που εμφανίζεται σε παιδιά ηλικίας συνήθως μεταξύ 10-14 ετών. Χαρακτηρίζεται από την ολίσθηση της μηριαίας επίφυσης προς τα κάτω και πίσω. Στην πραγματικότητα ολισθαίνει ο αυχένας του μηριαίου προς τα άνω και εμπρός, ενώ η μηριαία επίφυση παραμένει στην κοτύλη. Η ολίσθηση συμβαίνει μεταξύ της βλαστικής στιβάδας του συζευκτικού χόνδρου και της ζώνης οστεοποίησης.
Η διαδικασία της ολίσθησης είναι προοδευτική. Ιστορικό μικρού τραυματισμού υπάρχει στο 30% των περιπτώσεων. Πραγματική οξεία τραυματική επιφυσιολίσθηση είναι σπάνια. Από την πάθηση νοσούν κυρίως αγόρια σε αναλογία 3:1 σε σχέση με τα κορίτσια.
Αιτιοπαθογένεια.
Οι κυριότεροι παράγοντες που έχουν ενοχοποιηθεί για την εμφάνιση της πάθησης είναι ορμονικοί, μηχανικοί και ανοσοβιολογικοί.
Ταξινόμηση.
Ανάλογα με το βαθμό ολίσθησης, οι επιφυσιολισθήσεις ταξινομούνται σε 4 βαθμούς.
1ου βαθμού: Η ολίσθηση αφορά το 25% της επιφάνειας επαφής μεταξύ μηριαίας επίφυσης και αυχένα.
2ου βαθμού: Αφορά το 50%.
3ου βαθμού: Αφορά το 75%.
4ου βαθμού: Πλήρης παρεκτόπιση της μηριαίας κεφαλής από τον αυχένα.
Κλινική εικόνα.
Αντιμετώπιση.
Είναι χειρουργική και το είδος επέμβασης και η τεχνική θα εξαρτηθούν από το βαθμό ολίσθησης και το χρόνο πρόκλησης.
Επιπλοκές.
Παροδική υμενίτιδα του ισχίου
Η παροδική υμενίτιδα του ισχίου είναι συχνή αιτία πόνου στο ισχίο σε παιδιά 3-5 ετών. Η νόσος υποχωρεί μόνη της μετά από 1-2 εβδομάδες. Η υμενίτιδα δημιουργεί υγρό μέσα στην άρθρωση, το οποίο υποχωρεί σε 3-7 μέρες.
Σαν αιτιολογικοί παράγοντες ενοχοποιούνται το τραύμα και οι ιώσεις.
Κλινική εικόνα.
Απεικονιστικός έλεγχος.
Οι ακτινογραφίες θα δείξουν διεύρυνση του μεσάρθριου διαστήματος. Η ύπαρξη υγρού διαπιστώνεται με υπερηχογράφημα του ισχίου.
Ποια είναι η θεραπεία της πάθησης;
Κλινοστατισμός, αποφυγή φόρτισης του πάσχοντος σκέλους και αναλγητικά/μη στεροειδή αντιφλεγμονώδη.
Τραυματισμός και πάρεση του βραχιονίου πλέγματος
Η πάρεση του βραχιονίου πλέγματος είναι συνήθως τραυματικής αιτιολογίας.
Στους νεαρούς ενήλικες οφείλεται σε κακώσεις υψηλής ενέργειας, π.χ. τροχαία ατυχήματα, ενώ στα νεογνά οφείλεται σε κακώσεις του πλέγματος από έλξη κατά τον τοκετό, συνήθως λόγω αυξημένου βάρους γέννησης.
Η σύγχρονη αντιμετώπιση αυτών των άσχημων και βαρύτατων κακώσεων που μπορεί να συμβούν τόσο στους ενήλικες όσο και στα βρέφη περιλαμβάνει μικροχειρουργική αποκατάσταση του βραχιονίου πλέγματος.
Όσον αφορά τα βρέφη (νεογνική παράλυση), τις περισσότερες φορές οι βλάβες έχουν καλή πρόγνωση.
Σημαντικό κομμάτι στην αποκατάσταση της κάκωσης αποτελούν οι συχνές και έντονες φυσικοθεραπείες-κινησιοθεραπείες από πολύ μικρή ηλικία.
Οστεοχονδρίτιδα του κνημιαίου κυρτώματος (Νόσος Osgood-Schlatter
Η νόσος Osgood-Schlatter περιγράφεται και ως αποφυσίτιδα του κνημιαίου κυρτώματος.
Παρατηρείται σε αγόρια εφηβικής ηλικίας, τα οποία συμμετέχουν έντονα σε αθλητικές δραστηριότητες.
Οφείλεται σε μικροτραυματισμούς, με τη μορφή συνεχών ισχυρών έλξεων που εξασκεί ο επιγονατιδικός τένοντας στην κατάφυσή του, που είναι το κνημιαίο κύρτωμα.
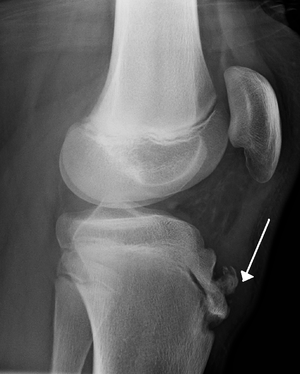
Οι απλές ακτινογραφίες μπορούν να επιβεβαιώσουν τη διάγνωση. Στην profil ακτινογραφία παρατηρείται κατακερματισμός, ανώμαλο σχήμα ή και απόσταση τμήματος του κνημιαίου κυρτώματος.
Στην κλινική εξέταση παρατηρείται διόγκωση του κνημιαίου κυρτώματος, η οποία είναι επώδυνη με την πίεση. Χαρακτηριστικό εύρημα είναι το γεγονός ότι οι κινήσεις του γόνατος είναι ανώδυνες αλλά η προσπάθεια έκτασης υπό αντίσταση εκλύει πόνο.
Θεραπεία της Osgood-Schlatter.
Αποχή από τις αθλητικές δραστηριότητες για χρονικό διάστημα από μερικές εβδομάδες έως λίγους μήνες.
Συνήθως η συντηρητική θεραπεία περιλαμβάνει και λήψη αναλγητικών ή ήπιων μη στεροειδών αντιφλεγμονωδών.
Σε πολύ σπάνιες περιπτώσεις, στις οποίες η απόσπαση του κνημιαίου κυρτώματος είναι μεγάλου βαθμού και που δεν παρέρχεται με συντηρητική θεραπεία, η επιλογή μας είναι η χειρουργική αποκατάσταση.
Νόσος Sever
Η νόσος Sever ή αλλιώς αποφυσίτιδα της πτέρνας, είναι φλεγμονή στο οπίσθιο κύρτωμα της πτέρνας και οφείλεται σε επαναλαμβανόμενες μικροκακώσεις, λόγω της έλξης που ασκείται από τη γαστροκνημία μέσω του Αχίλλειου τένοντα.
Εκδηλώνεται συχνότερα στα αγόρια και κυρίως αθλητές στην ηλικία μεταξύ 10 και 14 ετών.
Κλινική εικόνα.
- Διαλείπουσα χωλότητα (ο ασθενής έχει πόνο που έρχεται και φεύγει κατά τη βάδιση ή το τρέξιμο).
- Εντοπισμένη φλεγμονή με ευαισθησία και πόνο κατά την πίεση του οπίσθιου κυρτώματος της πτέρνας.
- Έκλυση πόνου κατά την παθητική έκταση & ενεργητική κάμψη υπό αντίσταση του ποδός.
Απεικόνιση.
Η ακτινογραφία θα δείξει κατακερματισμό του δευτερεύοντα πυρήνα οστέωσης της οπίσθιας κατάφυσης της πτέρνας.
Θεραπεία.
Είναι συντηρητική. Συνιστάται σε περιορισμός της δραστηριότητας και ψυχρά για 3 – 4 εβδομάδες. Συγχρόνως συνιστάται η χρήση υποπτέρνιων πάτων. Η πρόγνωση είναι καλή, αλλά παρατηρείται συχνά υποπτροπή κατά την επάνοδο στις αθλητικές δραστηριότητες. Τα συμπτώματα εκλείπουν μετά την σύγκλιση των επιφύσεων.
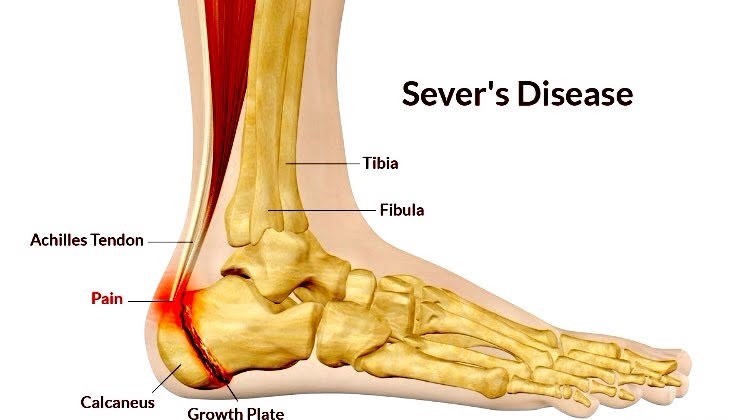
Δισκοειδής μηνίσκος
Ο δισκοειδής μηνίσκος είναι μια ανατομική παραλλαγή, κατά την οποία ο μηνίσκος, αντί της φυσιολογικής του ημισεληνοειδούς μορφής, έχει μορφή δίσκου. Καταλαμβάνει, έτσι, το μεγαλύτερο (ή και ολόκληρο) τμήμα του κνημιαίου κονδύλου. Ο φυσιολογικός μηνίσκος είναι ένας ημισεληνοειδής χόνδρινος ιστός που παρεμβάλλεται μεταξύ μηρού και κνήμης στο γόνατό μας και αποτελεί την «ανάρτηση» αυτού.
Υπάρχουν δύο μηνίσκοι σε κάθε γόνατο, ο έσω και ο έξω μηνίσκος. Η βασική τους λειτουργία είναι η απορρόφηση κραδασμών και η καλύτερη κατανομή φορτίων στις αρθρικές επιφάνειες του γόνατος. Ο μηνίσκος, με το σχήμα του, φέρνει σε κατάλληλη επαφή την κυρτή αρθρική επιφάνεια του μηρού με τη σχεδόν επίπεδη επιφάνεια της κνήμης.
Ένα μεγάλο μέρος των ανθρώπων με δισκοειδή μηνίσκο μπορεί να μην αντιμετωπίσει κανένα πρόβλημα κατά τη διάρκεια της ζωής του. Ωστόσο, κάποιοι από αυτούς θα παρουσιάσουν από μικρή ηλικία – συχνά κατά την παιδική ηλικία – συμπτώματα που σχετίζονται με τον δισκοειδή μηνίσκο.
Η παρουσία μεγαλύτερου μηνίσκου από το φυσιολογικό, που καλύπτει σχεδόν ολόκληρο τον κνημιαίο κόνδυλο αποκαλείται δισκοειδής μηνίσκος. Στη συντριπτική πλειοψηφία αφορά τον έξω μηνίσκο. Συνήθως σχετίζεται και με αυξημένο πάχος του μηνίσκου. Αυτό μπορεί να οδηγήσει σε ανωμαλία στην μεταφορά φορτίων στην άρθρωση του γόνατος.
Αιτιολογία.
Τα αίτια του δισκοειδούς μηνίσκου δεν είναι γνωστά. Πρόκειται για μια εκ γενετής ανατομική παραλλαγή. Οι κακώσεις και οι ρήξεις των μηνίσκων συμβαίνουν λόγω στροφικών κινήσεων του γόνατος, κατά τη διάρκεια των αθλητικών δραστηριοτήτων (γρήγορες εναλλαγές κατεύθυνσης).
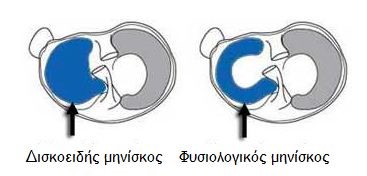
Υπάρχουν τρεις τύποι δισκοειδούς μηνίσκου:
Ι. Ατελής (Incomplete): Ο μηνίσκος είναι ελαφρώς πιο παχύς απ’το κανονικό αλλά διατηρεί το ημισεληνοειδές του σχήμα
ΙΙ. Πλήρης (Complete): Ο μηνίσκος καλύπτει πλήρως την κνήμη
ΙΙΙ. Ασταθής (Wrisberg ligament): Ο σχεδόν φυσιολογικού σχήματος μηνίσκος παρουσιάζει μεγάλη κινητικότητα αλλά έχει χάσει τις οπίσθιες μηνισκο-κνημιαίες προσφύσεις του. Διατηρείται μόνο ο μηνισκο-μηριαίος σύνδεσμος (Wrisberg).
Κλινική εικόνα.
Τα κυριότερα συμπτώματα περιλαμβάνουν:
- Πόνο
- Δυσκαμψία και οίδημα
- «Μπλοκάρισμα» του γόνατος
- Αστάθεια (αίσθηση του γόνατος που «φεύγει» από τη θέση του)
- Αδυναμία πλήρους έκτασης.
ΑΠΕΙΚΟΝΙΣΤΙΚΟΣ ΕΛΕΓΧΟΣ
Ακτινογραφίες: Δεν είναι σε θέση να απεικονίσουν τους μηνίσκους αλλά μπορούν να αποκλείσουν άλλες συνοδές βλάβες του γόνατος. Επιπλέον, λόγω του πάχους του δισκοειδούς μηνίσκου, η απόσταση μεταξύ του μηρού και της κνήμης στην έξω πλευρά του γόνατος αυξάνεται.
Μαγνητική Τομογραφία: Απεικονίζει τους μαλακούς ιστούς με μεγάλη ακρίβεια. Μπορεί να περιγράψει με λεπτομέρεια το ανώμαλο σχήμα του δισκοειδούς μηνίσκου καθώς και πιθανές ρήξεις του. Ωστόσο ο τύπος ΙΙΙ είναι δύσκολο να απεικονιστεί με MRI καθώς γίνεται αντιληπτός κατά τη κίνηση.
Πρέπει να αναφερθεί ότι για την MRI ο ασθενής πρέπει να παραμείνει ακίνητος για 30-45 λεπτά και πολλοί από τους νεαρούς ασθενείς χρειάζονται κάποιου είδους καταστολή ή αναισθησία.
Θεραπεία.
Όταν ο δισκοειδής μηνίσκος ανακαλύπτεται τυχαία κατά την κλινική εξέταση του γόνατος και δεν προκαλεί συμπτώματα, τότε δεν απαιτείται κάποιου είδους αντιμετώπιση. Στην αντίθετη περίπτωση, με τον ασθενή να παρουσιάζει θετικά συμπτώματα, η αρθροσκόπηση είναι απαραίτητη. Το χειρουργείο ακολουθούν μία σύντομη χρονική περίοδο ανάπαυσης και αποφόρτισης του σκέλους (χρήση βακτηριών), φυσικοθεραπείες και ενδυνάμωση.
Παραμορφώσεις του ποδιού
Οι παραμορφώσεις του ποδιού τις πιο πολλές φορές είναι συγγενείς. Σε αυτές περιλαμβάνονται:
- Η ιπποποδία (πόδι σε πελματιαία κάμψη).
- Η πτερνοποδία (πόδι σε ραχιαία έκταση).
- Η κοιλοποδία (αυξημένο ύψος της ποδικής καμάρας πρισσότερο από το φυσιολοφικό).
- Η πλατυποδία (μειωμένο ύψος της ποδικής καμάρας περισσότερο από το φυσιολοφικό).
- Η ραιβοποδία (κλίση του ποδιού προς τα έσω).
- Βλαισοποδία (κλίση του ποδιού προς τα έξω).
Πολύ συχνές είναι και οι σύνθετες παραμορφώσεις, όπως η ραιβοϊπποποδία και βλαισοπλατυποδία.
Η πιο γνωστή παραμόρφωση που παρατηρείται στα μικρά αλλά και στα μεγάλα παιδιά και απασχολεί τους γονείς είναι η βλαισοπλατυποδία. Ο κόσμος και οι γονείς όταν επισκέπτονται τον ιατρό λένε ότι το παι΄δι τους έχει πλατυποδία.
Η βλαισοπλατυποδία είναι η παραμόρφωση του ποδιού στην οποία παρατηρείται ελάττωση έως και εξάλειψη του ύψους της ποδικής καμάρας και βλαισότητα της πτέρνας. Υπάρχουν δύο είδη πλατυποδίας: η εύκαμπτη και η δύσκαμπτη.
Εύκαμπτη βλαισοπλατυποδία.
Είναι η μορφή που συναντάται στη συντριπτική πλειοψηφία των περιπτώσεων. Όλα τα παιδιά εμφανίζουν βλαισοπλατυποδία στο 1ο έτος της ηλικίας τους. Η παραμόρφωση, δηλαδή, είναι περισσότερο ένα φυσιολογικό στάδιο της ανάπτυξης, που συνήθως εξαφανίζεται σε μερικά χρόνια. Λιγότερο συχνά, η πάθηση παραμένει και στην ενήλικη ζωή. Οι γονείς είναι οι πρώτοι που ανησυχούν στην ηλικία που το παιδί αρχίζει να βαδίζει.
Κλινική εικόνα: Επισκοπικά, διακρίνεται η πτώση της ποδικής καμάρας και η βλαισότητα της πτέρνας. Είναι ακόμη δυνατόν η κεφαλή του αστραγάλου και το σκαφοειδές να προέχουν προς τα έσω. Το ύψος της ποδικής καμάρας αποκαθίσταται με την λεκταση του μεγάλου δακτύλου ή όταν ο ασθενής στηρίζεται στα δάκτυλα των ποδιών του. Στη θέση αυτή διορθώνεται και η βλαισότητα της πτέρνας. Αρκετές φορές παρατηρείται γενικευμένη συνδεσμική χαλάρωση των αρθρώσεων.
Αντιμετώπιση: Δεν απαιτείται θεραπεία. Το πρόβλημα αποκαθίσταται με την ανάπτυξη.
Μερικές φορές βοηθάει η χρήση ειδικών ορθωτικών πελμάτων για την ομαλότερη και πιο ξεκούραστη βάδιση.
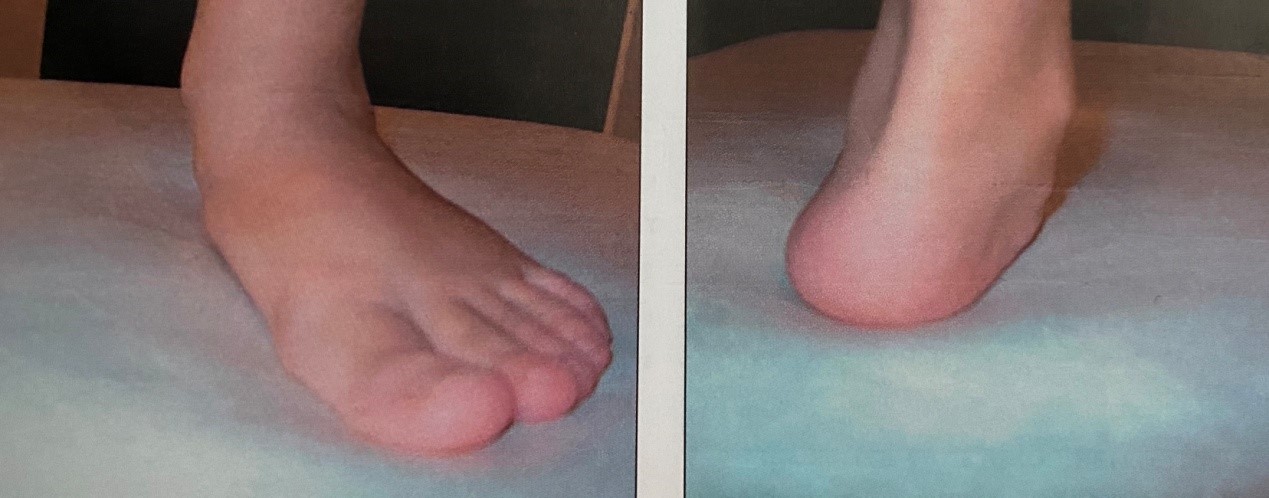
Εύκαμπτη βλαισοπλατυποδία. Διακρίνεται η πτώση της ποδικής καμάρας και η βλαισότητα της πτέρνας.
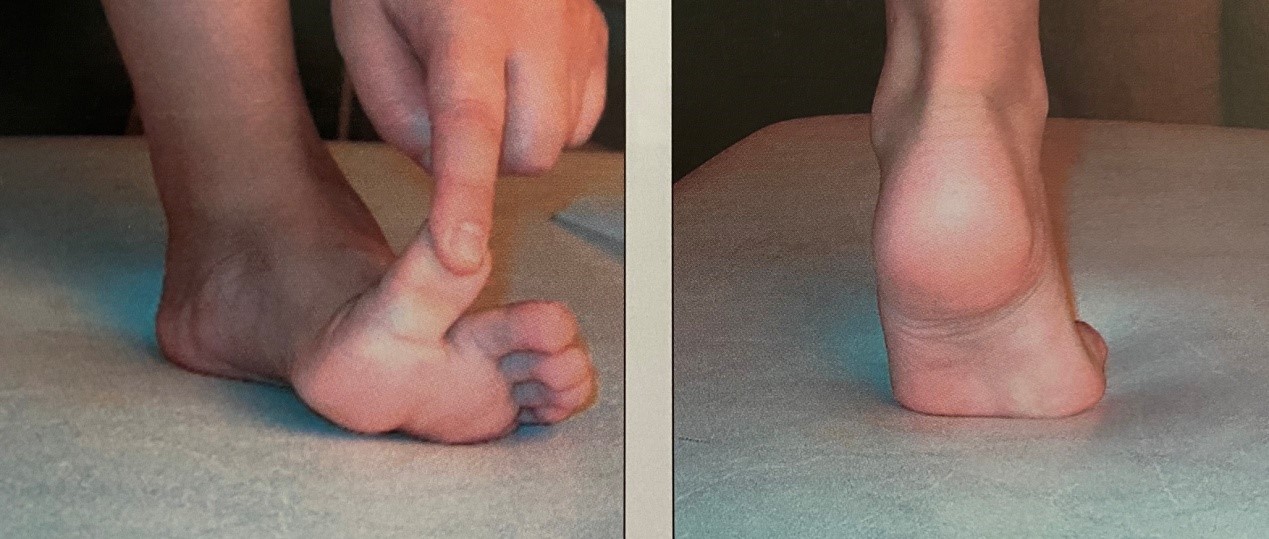
Η εύκαμπτη βλαισοπλατυποδία διορθώνεται με την έκταση του μεγάλου δακτύλου ή όταν ο ασθενής στηρίζεται στα δάκτυλα των ποδιών.
Δύσκαμπτη βλαισοπλατυποδία.
Μπορεί να οφείλεται σε νευρομυικές διαταραχές, σε κάθετο αστράγαλο (η κεφαλή του φέρεται προς τα κάτω) και στην ύπαρξη οστικής/χόνδρινης γέφυρας μεταξύ πτέρνας και σκαφοειδούς ή αστραγάλου.
Κλινική εικόνα: Η μορφή αυτή είναι επώδυνη. Απαιτείται λεπτομερής κλινικός έλεγχος για τον αποκλεισμό νευρομυικών διαταραχών. Στον κάθετο αστράγαλο όχι μόνο έχει εξαφανιστεί η καμάρα, αλλά προέχει και περισσότερο. Όταν υπάρχει οστική γέφυρα, παρατηρείται σπασμός των περονιαίων μυών. Η διόρθωση με την έκταση του μεγάλου δακτύλου ή τη στήριξη στα δάκτυλα είναι αδύνατη.
Στον ακτινολογικό έλεγχο απεικονίζεται ο κάθετος αστράγαλος ή η οστική γέφυρα μεταξύ πτέρνας και σκαφοειδούς ή αστραγάλου.
Αντιμετώπιση: Εξαρτάται από το αίτιο. Είναι προτιμότερο να δοκιμάζεται πρώτα η συντηρητική θεραπεία με χρήση ειδικών υποδημάτων ή ορθωτικών πελμάτων. Σε κάποιες περιπτώσεις μπορεί να χρειαστεί και η τοποθέτηση γύψου. Διαφορετικά, ο ασθενής θα υποβληθεί σε χειρουργείο.
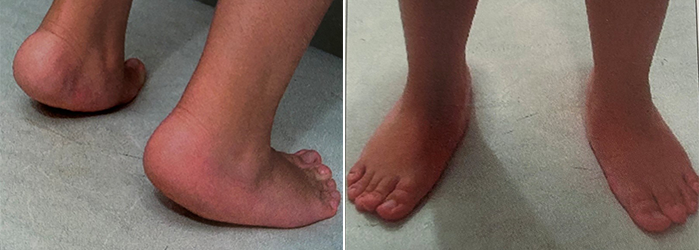
Εικόνες με ασθενή που πάσχει από δύσκαμπτη βλαισοπλατυποδία.
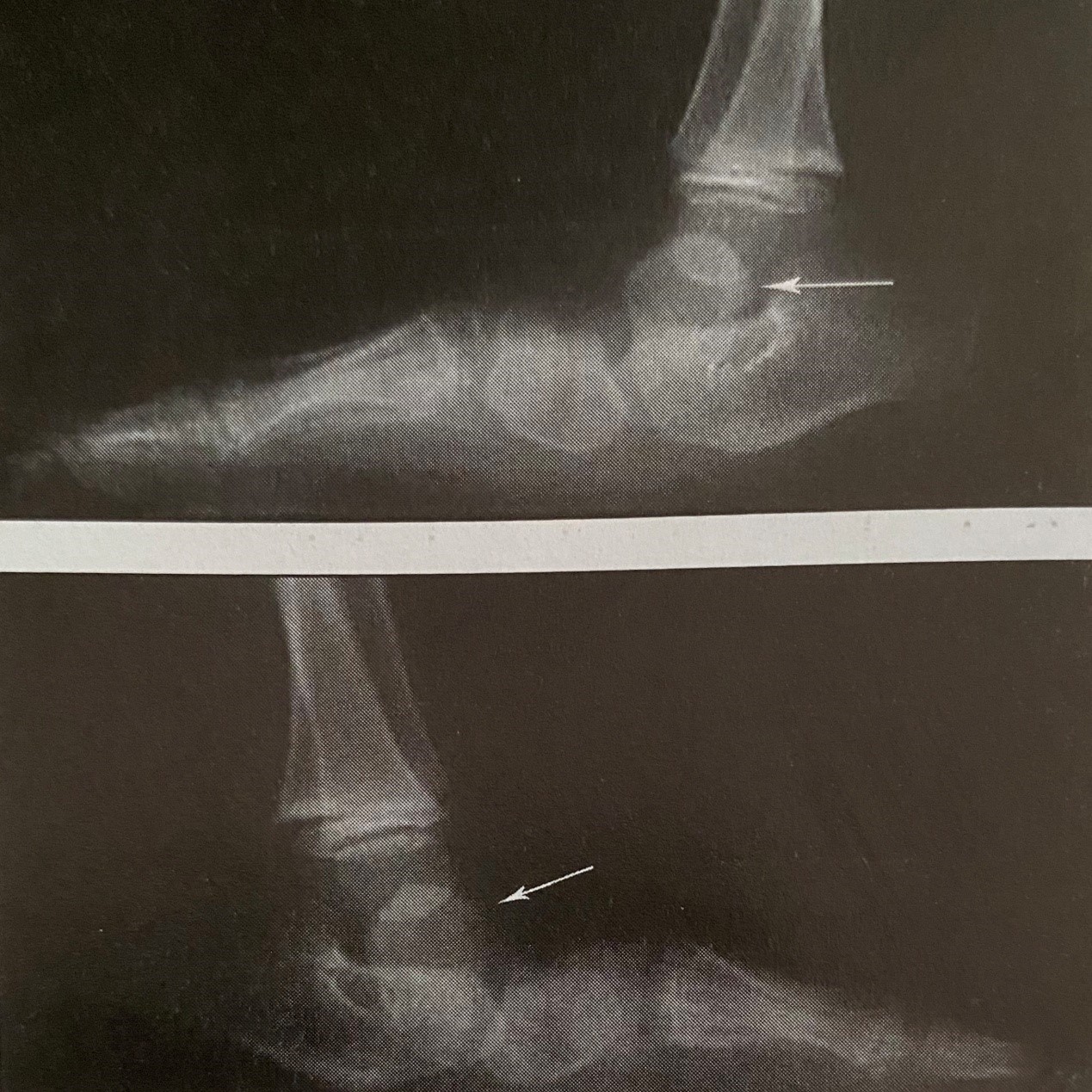
Ακτινογραφίες ποδιών με δύσκαμπτη βλαισοπλατυποδία. Με τα βέλη απεικονίζεται η κάθετη θέση των αστραγάλων.
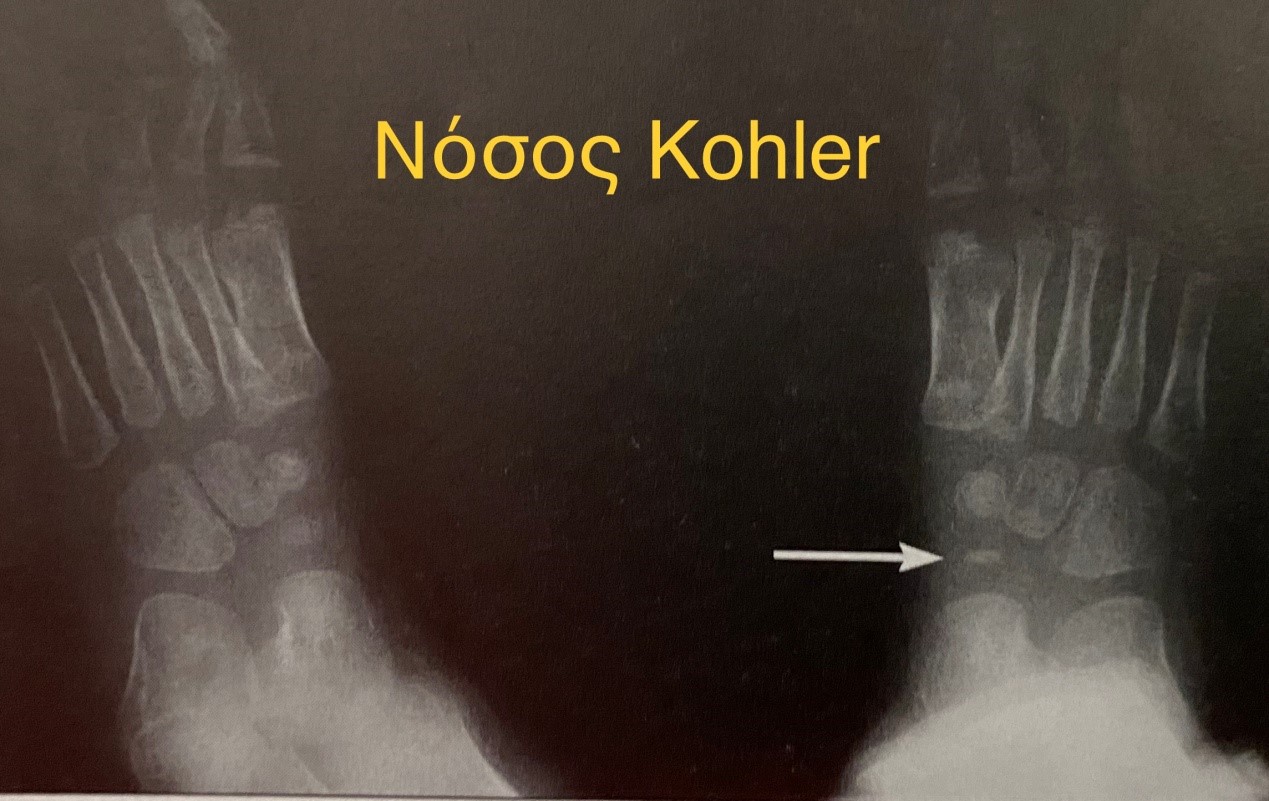
Οστεοχονδρίτιδα του σκαφοειδούς οστού του ταρσού (Νόσος Kohler)
Αποτελεί ισχαιμική οστική νέκρωση. Εμφανίζεται σε παιδιά ηλικίας 4-10 ετών και διαρκεί περίπου 2 έτη. Είναι δυνατόν να προσβάλλει και τα δύο πόδια.
Κλινική εικόνα: Ο ασθενής παραπονείται για πόνο στην περιοχή του ταρσού, ιδιαίτερα κατά τη βάδιση, και χωλότητα. Παρατηρείται οίδημα & ευαισθησία στην πίεση του σκαφοειδούς, ενώ οι κινήσεις του ταρσού είναι επώδυνες.
Απεικόνιση: Στα αρχικά στάδια παρατηρείται προοδευτική ελάττωση του πάχους του οστού και αύξηση της πυκνότητάς του, και κατόπιν παραμόρφωση, που μερικές φορές φτάνει μέχρι τον κατακερματισμό του σκαφοειδούς.
Αντιμετώπιση: Η θεραπεία είναι συντηρητική με προσωρινή ακινητοποίηση, αποχή από τις αθλητικές δραστηριότητες, αποφυγή βάδισης ή μερική φόρτιση του μέλους και σε μερικές περιπτώσεις περίδεση ή και εφαρμογή γύψου για μερικές εβδομάδες, έτσι ώστε να ηρεμήσει το πόδι και να υποχωρήσει το πρήξιμο και ο πόνος.
Η πρόγνωση είναι πάντα πολύ καλή και τα συμπτώματα εξαφανίζονται τελείως σε μερικούς μήνες, οπότε και το σκαφοειδές επανέρχεται πλήρως στην αρχική του κατάσταση.
Συνιστάται παρακολούθηση από το γιατρό τους πρώτους 12 μήνες.
Παθήσεις σπονδυλικής στήλης που είναι συχνές στα παιδιά.
Αυχενικό μυικό ραιβόκρανο
Είναι μία σχετικά συχνή πάθηση. Η παραμόρφωση οφείλεται σε ελάττωση του μήκους του στερνοκλειδομαστοειδούς μυός και συνίσταται σε κλίση της κεφαλής προς το μέρος της βλάβης και στροφή του πηγουνιού προς τον αντίθετο ώμο.

Ο ακτινολογικός έλεγχος είναι απαραίτητος για τον αποκλεισμό συγγενούς ανωμαλίας της αυχενικής μοίρας ή στροφικού υπεξαρθρήματος των Α1-Α2 σπονδύλων.
Η αντιμετώπιση του ραιβόκρανου είναι συντηρητική. Εφαρμόζεται για λίγες μέρες μαλακό αυχενικό κολάρο ενώ ταυτόχρονα μπορούμε να δώσουμε στο νεαρό ασθενή μη στεροειδή αντιφλεγμονώδη. Η θεραπεία και η αποκατάσταση μπορεί να διαρκέσει από μερικές μέρες μέχρι περίπου και 2 εβδομάδες. Γενικά, αυτό που συστήνουμε στους ασθενείς και στους γονείς τους είναι η ορθή στάση κλινοστατισμού, ιδιαίτερα κατά τον βραδινό ύπνο, και η αποφυγή κακώσεων ή επιβαρυντικών για τον αυχένα αθλοπαιδιών για ένα χρονικό διάστημα.
Νεανική κύφωση (Νόσος του Scheuermann).
Υπό φυσιολογικές συνθήκες, η θωρακική μοίρα της σπονδυλικής στήλης (Θ.Μ.Σ.Σ.) εξεταζόμενη από τα πλάγια, παρουσιάζει μία ελαφριά κυρτότητα προς τα εμπρός από 20 έως 40 μοίρες. Στη φυσιολογική αυτή κυρτότητα, οι επιφάνειες των σπονδυλικών σωμάτων είναι παράλληλες ενώ οι σπόνδυλοι δεν παρουσιάζουν καμία ανωμαλία.
Στη νεανική κύφωση του Scheuermann παρουσιάζεται σφηνοειδής παραμόρφωση γωνίας 5 μοιρών σε τρεις ή περισσότερους σπονδύλους. Το αποτέλεσμα είναι να προκαλείται συνολική κύφωση της σπονδυλικής στήλης που ξεπερνάει τις ανώτερες φυσιολογικές των 40 μοιρών.
Η αιτιολογία της πάθησης είναι άγνωστη. Ενοχοποιούνται οι εξής καταστάσεις:
- Οστεοχονδρίτιδα Scheuermann.
- Μικροτραυματισμοί & ρήξεις των σπονδυλικών επιφυσιακών πλακών.
- Μηχανικοί παράγοντες (π.χ. σφιχτοί και οπίσθιοι μηριαίοι).
- Γενετικοί & ενδοκρινολογικοί πράγοντες (οστεοπόρωση, αβιταμίνωση).
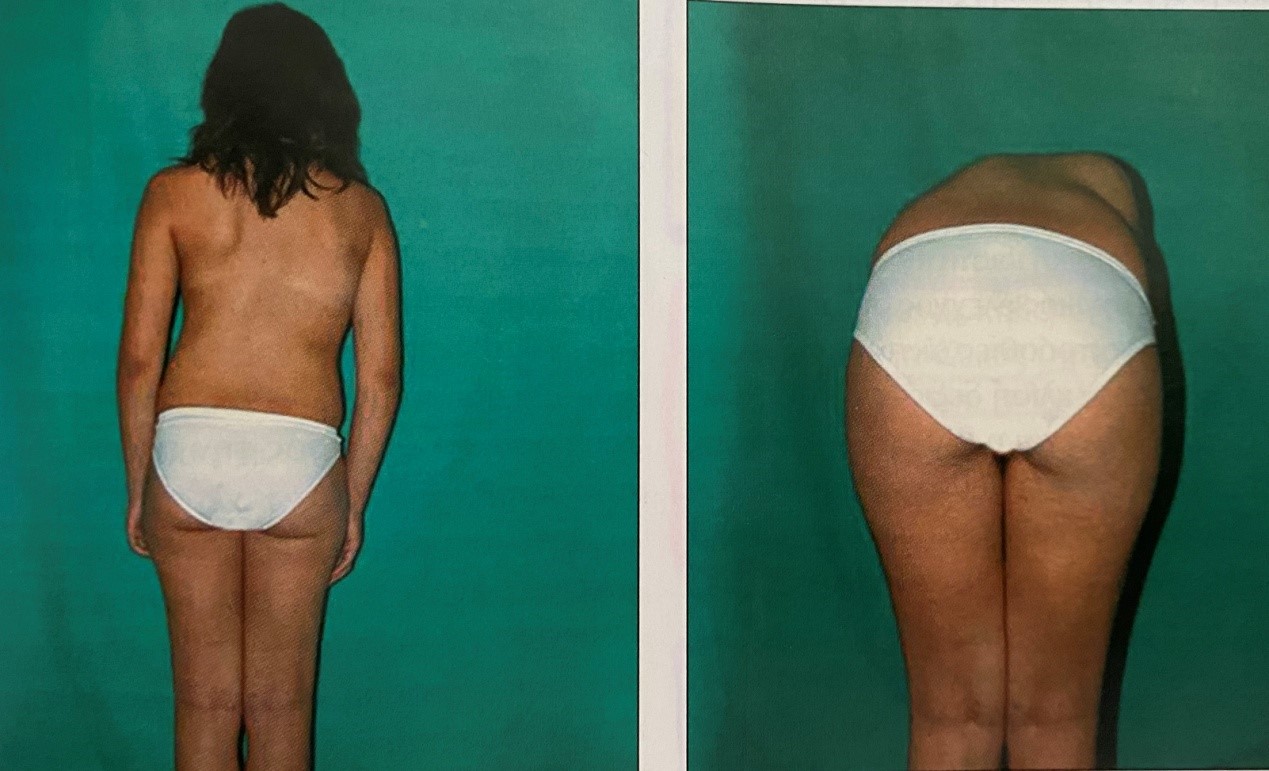
Η πάθηση εμφανίζεται σε εφήβους 12-16 ετών και είναι συχνότερη στα αγόρια. Συνοδεύεται από ήπια σκολίωση 10-20 μοιρών σε ποσοστό 20-30%.
Η κλινική εικόνα πειλαμβάνει:
- Ραχιαλγία.
- Στρογγυλοί ώμοι και κύρτωση της πλάτης.
- Εύκολη κόπωση.
- Προοδευτική δημιουργία έντονου ύβου.
- Αντιρροπιστική λόρδωση της οσφυικής μοίρας.
- Ευαισθησία & πόνος στους σπονδύλους.
- Περιορισμός της κάμψης των ισχίων κατά την επίκυψη λόγω των βραχέων οπίσθιων μηριαίων, με αποτέλεσμα την επιδείνωση της κύφωσης.
Στη διάγνωση, εκτός από το ιστορικό και την κλινική εξέταση, θα βοηθήσουν τον ιατρό και οι απλές ακτινογραφίες.
Αντιμετώπιση:
a) Σε ελαφρές περιπτώσεις συνιστάται εκπαίδευση για σωστή στάση, ασκήσεις ενδυνάμωσης των ραχιαίων μυών και κατάκλιση σε επίπεδο σκληρό στρώμα, χωρίς μαξιλάρι, σε ύπτια ή πρηνή στάση.
b) Σε πιο μεγάλα κυρτώματα και σε παιδιά που έχουν ακόμη χρόνο ανάπτυξης, έχει ένδειξη η εφαρμογή ειδικά κατασκευασμένου ορθοπαιδικού κηδεμόνα κύφωσης για 12-14 μήνες.
c) Σε μεγαλύτερους εφήβους ή σε νεαρούς ενήλικες με δύσκαμπτο κύρτωμα πάνω από 70 μοίρες ή σε επαπειλούμενη σπαστική πάρεση των κάτω άκρων, λόγω πίεσης του νωτιαίου μυελού, υπάρχει ένδειξη χειρουργικής διόρθωσης με οπίσθια σπονδυλοδεσία. Σε πιο σοβαρές περιπτώσεις μπορεί να χρειαστεί συνδυασμός πρόσθιας και οπίσθιας σπονδυλοδεσίας.
Παιδική ιδιοπαθής σκολίωση
Εμφάνιση: Παιδιά 4-10 ετών.
Είναι καλής πρόγνωσης.
Επί επιδείνωσης της σκολίωσης, απαιτείται εφαρμογή κηδεμόνα αρχικά σχεδόν όλο το 24ωρο.
Εάν το κύρτωμα δεν ελέγχεται συντηρητικά, εφαρμόζεται χειρουργική θεραπεία.
Εφηβική ιδιοπαθής σκολίωση
Στην πιθανή αιτιοπαθογένεια της εφηβικής ιδιοπαθούς σκολίωσης ανήκουν:
i. Κληρονομικοί & γενετικοί παράγοντες.
ii. Η ύπαρξη παθολογικού κολλαγόνου στους συνδέσμους & στους μεσοσπονδύλιους δίσκους εφήβων με σκολίωση.
iii. Διαφορές στην εν τω βάθει αισθητικότητα και στην ισορροπία ανάμεσα στους εφήβους με σκολίωση και σε αυτούς χωρίς.
iv. Ορμονικοί & αυξητικοί παράγοντες.
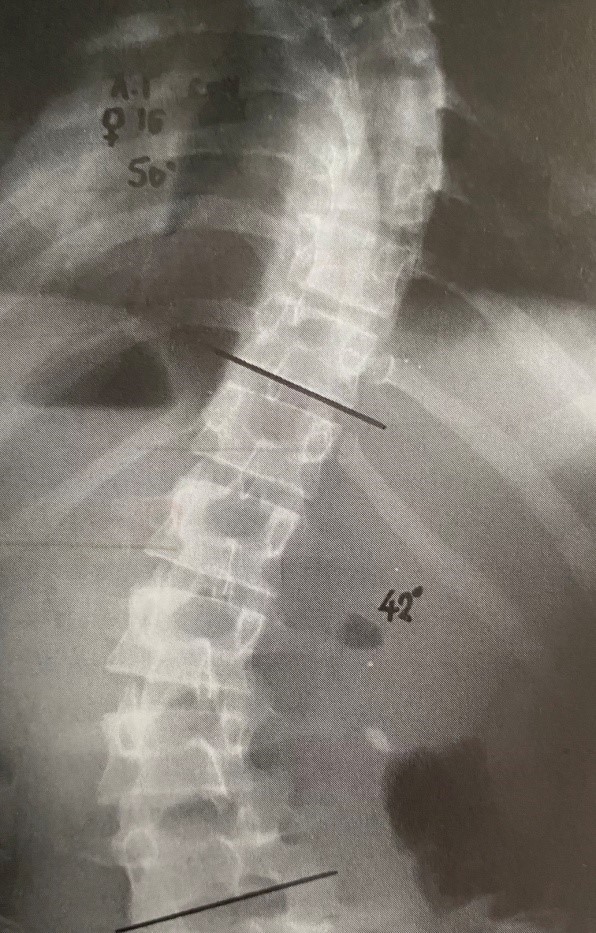
Η κλίση άνω των 10 μοιρών θεωρείται σκολίωση.
Όσον αφορά την πρόγνωση της πάθησης, τα επιβαρυντικά κλινικά κριτήρια είναι τα εξής:
Ο αρχικός ακτινολογικός έλεγχος είναι σημαντικός διότι αποτελεί τη βάση για τη μελέτη της εξέλιξης της σκολίωσης και την επάρκεια της θεραπείας. Περιλαμβάνει ακτινογραφίες face οπισθιοπρόσθιες και profil πλάγιες σε μεγάλα ακτινολογικά φιλμ που απεικονίζουν και τις 3 μοίρες της σπονδυλικής στήλης, τη λεκάνη και τα ισχία.
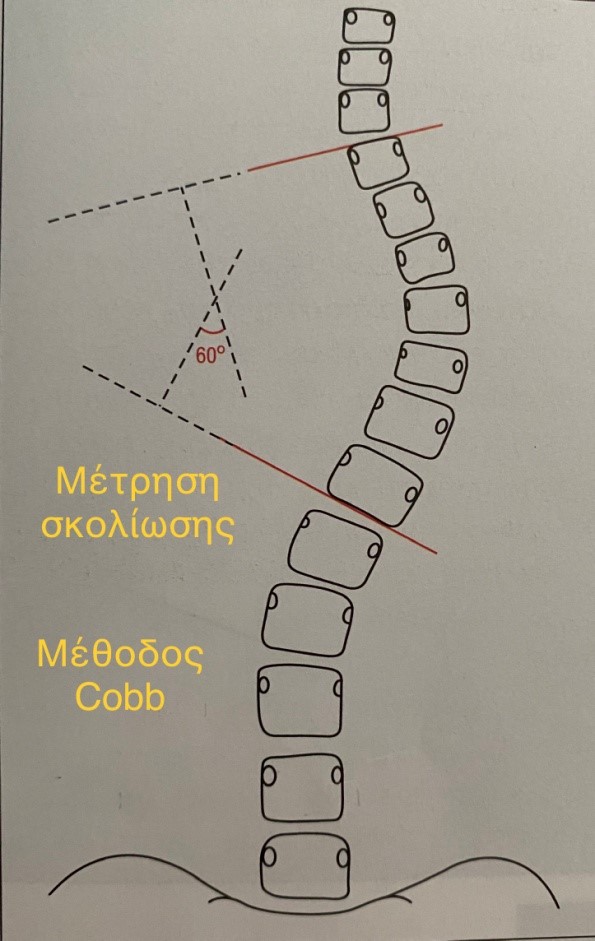
Η μέτρηση της σκολίωσης γίνεται με τη μέθοδο Cobb, αφού καθοριστούν οι σπόνδυλοι του κυρτώματος: άνω ακραίος, κάτω ακραίος, κορυφαίος.
Θεραπεία.
Η έγκαιρη διάγνωση της πάθησης και η γρήγορη αντιμετώπισή της θέτουν τις βάσεις για ένα καλό αποτέλεσμα.
Η θεραπεία περιλαμβάνει τις εξής μορφές ανάλογα με το μέγεθος του κυρτώματος και την ηλικία: